はじめに
 生活習慣病は、日々の生活習慣と深く関係し、気づかないうちに進行することが多い病気です。しかし、早期に状態を把握し、適切な管理を継続することで、将来の重い病気や合併症を防ぐことが可能です。
生活習慣病は、日々の生活習慣と深く関係し、気づかないうちに進行することが多い病気です。しかし、早期に状態を把握し、適切な管理を継続することで、将来の重い病気や合併症を防ぐことが可能です。
本ページでは、生活習慣病の基本的な考え方と、なぜ早期対応が重要なのかを分かりやすく解説します。
生活習慣病とは何か
生活習慣病とは、食事内容、運動習慣、喫煙、飲酒、睡眠など、日常生活の積み重ねが発症や進行に大きく関与する病気の総称です。代表的なものに、糖尿病、高血圧症、脂質異常症、肥満症、高尿酸血症などがあります。
これらは互いに関連し合い、複数が同時に存在することで、動脈硬化や心筋梗塞、脳卒中などの重大な疾患のリスクを高めます。
なぜ生活習慣病が問題になるのか
生活習慣病の多くは、初期には自覚症状がほとんどありません。そのため、症状が出たときにはすでに病気が進行している場合も少なくありません。
血糖値や血圧、脂質の異常が長期間続くことで、血管に負担がかかり、全身の臓器に影響を及ぼします。生活習慣病を早期に管理することは、将来の合併症を防ぐうえで非常に重要です。
生活習慣病と動脈硬化の関係
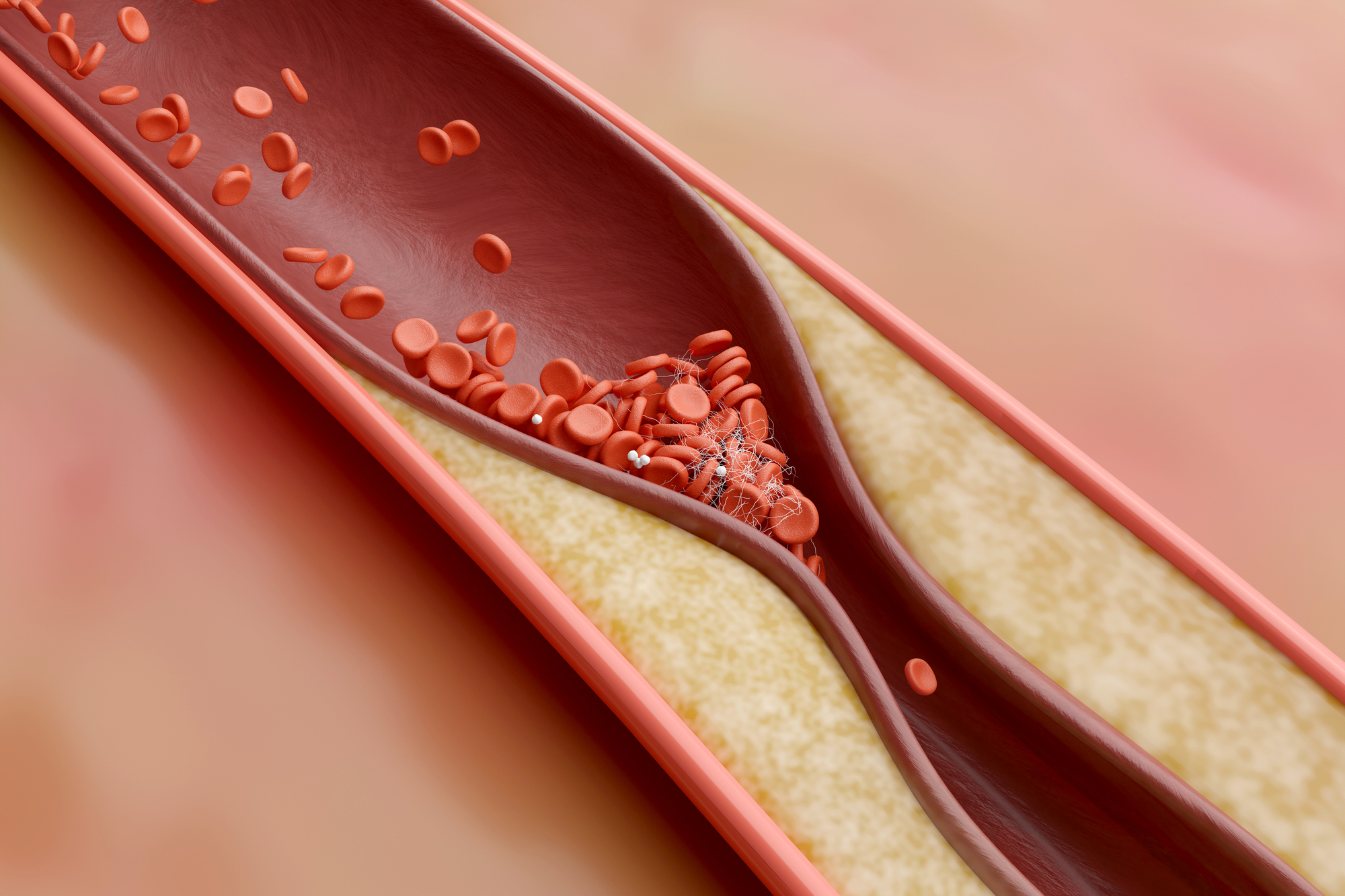 生活習慣病は、動脈硬化の進行と深く関係しています。高血糖、高血圧、脂質異常が続くと、血管の内側が傷つき、動脈硬化が進行します。
生活習慣病は、動脈硬化の進行と深く関係しています。高血糖、高血圧、脂質異常が続くと、血管の内側が傷つき、動脈硬化が進行します。
動脈硬化は、心筋梗塞や脳卒中など命に関わる病気の原因となるため、生活習慣病の管理は「将来の病気を防ぐ治療」とも言えます。
生活習慣病の診断と評価
生活習慣病は、血液検査や血圧測定、身体計測などの検査によって評価されます。健診で異常を指摘されても、すぐに治療が必要とは限りませんが、放置せずに状態を正しく把握することが重要です。数値だけでなく、年齢、家族歴、生活背景を踏まえて総合的に判断します。
治療の基本的な考え方
 生活習慣病の治療では、生活習慣の改善が基本となります。食事内容の見直し、適度な運動、体重管理、禁煙などが重要です。
生活習慣病の治療では、生活習慣の改善が基本となります。食事内容の見直し、適度な運動、体重管理、禁煙などが重要です。
必要に応じて薬物療法を併用しますが、薬は生活改善の代わりではなく、補助的な役割を担います。継続可能な治療計画を立てることが重要です。
生活習慣病を放置した場合の影響
生活習慣病を放置すると、動脈硬化が進行し、心臓や脳、腎臓など重要な臓器に障害が生じる可能性があります。 症状がないからといって安心せず、定期的な評価と管理を行うことが、将来の健康を守ることにつながります。
当院での生活習慣病診療
 当院では、生活習慣病を単独の病気としてではなく、全身の健康に関わる問題として捉えています。血糖値、血圧、脂質などを総合的に評価し、患者さん一人ひとりの生活に合った管理方法を提案します。
当院では、生活習慣病を単独の病気としてではなく、全身の健康に関わる問題として捉えています。血糖値、血圧、脂質などを総合的に評価し、患者さん一人ひとりの生活に合った管理方法を提案します。
朝8時から診療しているため、通院を継続しやすい体制を整えています。
よくある質問(FAQ)
健診で生活習慣病を指摘されましたが、すぐに治療が必要ですか。
生活習慣病を指摘された場合、必ずしも直ちに薬物治療が必要になるとは限りません。血糖値や血圧、脂質の数値の程度に加え、年齢、家族歴、喫煙歴、体重、他の生活習慣病の有無などを総合的に評価したうえで対応を決定します。軽度の場合には、まず生活習慣の見直しを中心に経過をみることもありますが、放置すると将来的な合併症リスクが高まるため、医師による評価を受けることが重要です。
自覚症状がないのに、生活習慣病の治療を行う意味はありますか。
生活習慣病の多くは、症状が出る前から血管や臓器に負担をかけています。自覚症状が現れた時点では、すでに動脈硬化や臓器障害が進行している場合も少なくありません。そのため、症状がない段階から血糖値や血圧、脂質を適切に管理することが、心筋梗塞や脳卒中などの重篤な疾患を予防するうえで非常に重要です。
複数の生活習慣病を同時に指摘されていますが、特に問題はありますか。
糖尿病、高血圧症、脂質異常症などが複数重なっている場合、それぞれが相互に影響し合い、動脈硬化の進行リスクが高まります。この状態は将来的な心血管疾患の発症リスクを大きく高めるため、個別に治療するのではなく、全体をまとめて管理することが重要です。当院では、数値を個別に見るだけでなく、全身のリスクを踏まえた治療方針を立てます。
生活改善がなかなか続かず、不安があります。それでも治療は可能でしょうか。
生活習慣の改善が一度でうまくいく方は多くありません。重要なのは、完璧を目指すことではなく、少しずつでも継続することです。できない部分があっても治療が無意味になるわけではなく、状況に応じて治療内容を調整することが可能です。当院では、患者さんの生活背景や仕事、家庭環境を踏まえた現実的な改善目標を一緒に考えます。
薬を使わずに生活習慣病を改善することは可能ですか。
生活習慣病の種類や重症度によっては、生活習慣の改善のみで数値が改善する場合もあります。ただし、一定以上のリスクがある場合や、数値が高い状態が続いている場合には、薬物療法を併用した方が安全なこともあります。薬は生活改善の代わりではなく、合併症リスクを下げるための補助的な手段として位置づけられます。
記事の執筆者
田町三田駅前みなと甲状腺・内分泌内科クリニック
院長 小菅 由果
経歴
| 2005年 | 東京医科大学医学部医学科卒業 国家公務員共済組合連合会虎の門病院内科初期研修医 |
|---|---|
| 2007年 | 国立国際医療研究センター 糖尿病・代謝・内分泌科 後期研修医 (途中、JR東京総合病院内分泌代謝科専攻医として出向期間あり) |
| 2010年 | 伊藤病院内科(甲状腺専門病院) |
| 2014年 | 配偶者の都合で渡米(ボストン) Joslin Diabetes Center Asian American Diabetes Initiativeにて outreach staffとして貧困地域に対して糖尿病啓蒙活動 |
| 2015年 | 聖路加国際病院内分泌代謝科 |
| 2017年 | 配偶者の都合による渡米(サンフランシスコ) |
| 2020年以降 | 伊藤病院(甲状腺専門病院) しぶや甲状腺クリニック(甲状腺専門クリニック) がん研究会有明病院 東京高輪病院 にて勤務 |
所属学会
- 日本甲状腺学会
- 日本内分泌学会
- 日本糖尿病学会
- 日本内科学会
- 日本乳腺甲状腺超音波学会
- 日本母性内科学会
- 米国甲状腺学会(American Thyroid Association)
- 米国内分泌学会(Endocrine Society)
- 米国糖尿病学会(American Diabetes Association)
資格
- 日本甲状腺学会認定甲状腺専門医
- 日本内分泌学会認定内分泌代謝専門医・指導医(暫定)
- 日本糖尿病学会認定糖尿病専門医
- 日本内科学会認定内科認定医
- 日本内科学会認定産業医





